8 raisons pour lesquelles des glucides vous aident à perdre du poids Adopter un régime alimentaire plein de glucides de la bonne espèce est un secret peu connu pour avoir…
Obésité et chirurgie
Si vous êtes atteinte d’obésité et ne parvenez pas à perdre du poids par les régimes et les exercices recommandés, la chirurgie pourrait être une option. La chirurgie est généralement recommandée aux femmes en surpoids de plus de 40 kg et aux hommes dont le surpoids est d’au moins 50 kg. La chirurgie pourrait aussi êtres recommandée aux personnes qui ont moins de surpoids que les chiffres ci-dessus si leur obésité est cause de diabète, de maladie de cœur ou d’apnée du sommeil.
Obésité et chirurgie – Que signifie « traitement chirurgical » de l’obésité ?
Il y a plusieurs types d’opérations chirurgicales contre l’obésité ; on les appelle « bariatriques ». Chaque opération réduit la forme et la taille de l’estomac pour diminuer la quantité de nourriture consommée. Certaines opérations restreignent la quantité de nourriture qui peut être digérée.
Certaines opérations sont rarement pratiquées tandis que d’autres ne s’adressent qu’aux obésités sévères. Chaque type de chirurgie bariatrique a ses propres avantages, inconvénients et effets secondaires lesquels doivent être discutées avec votre médecin avant de prendre une décision.
Les risques de la chirurgie bariatrique sont notamment les infections, les hernies et les caillots sanguins.
En général la plupart des patients qui ont subi une chirurgie bariatrique perdre du poids rapidement. Si vous suivez le régime et les exercices recommandés, vous pouvez vous débarrasser de la majeure partie de votre excès de poids.
OBÉSITÉ et CHIRURGIE – Traitement chirurgical de l’obésité : Types
Ballon intragastrique
Le ballon intragastrique est une solution qui a été testée pour les régimes et les programmes qui n’ont pas marché. Il évite la chirurgie et les médicaments qui seraient sinon nécessaires. Si vous êtes en surpoids et avez un indice de masse corporelle (IMC) aux environs de 35, on peut envisager le ballon intragastrique. Le ballon intragastrique est un ballon en silicone inséré dans l’estomac par l bouche et rempli d’une solution saline une fois qu’il est en place. Le ballon intragastrique va partiellement remplir votre estomac ce qui vous donnera la sensation d’avoir l’estomac plein et vous aidera à ne pas manger trop.
En général, le ballon est retiré après 6 mois par la même voie que celle par laquelle il a été introduit.
Anneau gastrique
Si vous êtes atteinte d’une obésité morbide ou si vous avez un indice de masse corporelle (IMC) compris entre 35 et 40 et avez un facteur de risque pour une maladie liée à l’obésité, on peut envisager un anneau gastrique.
L’anneau gastrique est un des traitements de l’obésité le moins invasif. L’anneau gastrique limite la capacité de l’estomac. Fait d’une silicone gonflable, l’anneau gastrique impose une contrainte à l’estomac : le chirurgien enroule une bande autour de la partie supérieure de l’estomac par chirurgie laparoscopique. La bande est gonflée et elle étrangle l’estomac en deux sections, une poche plus petite en haut et une partie plus grande en bas. Les deux parties restent interconnectées, seulement le canal de passage entre elle est très étroit ce qui ralentit la vidange de la partie supérieure. L’anneau gastrique restreint physiquement la quantité de nourriture que vous pouvez absorber en un repas. La nourriture passe lentement de la partie supérieure à la partie inférieure de l’estomac. La plupart des gens ne parviennent plus qu’à manger une demi-tasse de nourriture avant de se sentir rassasiés ou indisposés. Les aliments doivent aussi être mous ou bien mastiqués.
L’anneau gastrique est une méthode chirurgicale moins invasive et peut souvent se faire en mode ambulatoire. L’anneau peut aussi être resserré ou relâché au besoin. L’opération est facilement réversible et ne requière pas d’intervention chirurgicale ultérieure.
Il y a différentes marques d’anneaux gastriques, notamment LAP-BAND et REALIZE.
En général, le placement d’un anneau gastrique est plus simple et plus sûr que le pontage gastrique ou autres opérations. Cette opération peut se faire sous laparoscopie, elle est très peu invasive (il s’agit d’une petite incision) et le rétablissement est généralement rapide. L’opération est réversible : l’anneau peut être retiré chirurgicalement au besoin.
Grâce à cette méthode flexible, l’anneau gastrique peut être relâché ou resserré en injectant ou prélevant à l’aide d’une seringue un peu de solution saline dans l’anneau.
L’effet secondaire le plus courant de l’anneau gastrique est le vomissement si l’on mange trop et trop vite.
Commutateur duodénal
Le commutateur duodénal combine deux approches chirurgicales. D’abord, le chirurgien enlève 85% de l’estomac. Ce qui reste est recousu en forme de banane d’environ 20 cl. Ensuite, une grande section de l’intestin grêle, celle où la plus grande part de la digestion se passe, est coupée et court-circuitée. Avec la petite section d’intestin restante impliquée dans la digestion, la personne ne peux plus absorber autant de nourriture et donc de calories et elle perd du poids.
Manchon gastrique (« Sleeve »)
Le manchon gastrique est un type plus récent de chirurgie de l’obésité. Cette opération laparoscopique est utilisée pour déclencher rapidement le processus de perte de poids chez les personnes extrêmement obèses qui sont trop grosses pour supporter une chirurgie plus invasive. Dans cette opération, le chirurgien enlève environ 75% de l’estomac du patient. Ce qui en reste est, à l’aide d’agrafes, refermé en forme d’étroit manchon connecté aux intestins. Quand la personne a perdu assez de poids, elle peut alors subir un pontage gastrique ou autre type de chirurgie contre l’obésité.
D’habitude, le « sleeve » est la première étape d’une séquence d’opérations chirurgicales contre l’obésité. Elle est typiquement suivie d’un manchon gastrique ou d’une dérivation biliopancréatique ce qui aura pour effet une perte de poids encore plus importante. Cependant, dans certains cas, cette chirurgie seule peut suffire.
Pour des personnes très obèses ou en mauvaise santé, le pontage gastrique classique ou la dérivation biliopancréatique peuvent être trop risqués. Le sleeve est une opération plus simple qui leur permet de commencer à perdre du poids à moindre risque. Par la suite, une fois qu’elles auront perdu poids et que leur santé se sera améliorée (généralement après 12 à 18 mois), elles peuvent subir une seconde opération telle qu’un manchon gastrique. Chez les personnes qui ont un IMC élevé, la gastrectomie de type « sleeve » procure une perte de 40% à 50% de l’excès de poids après trois ans. Celles qui ont un IMC plus bas ont tendance à perdre encore plus. Les premières données suggèrent que la gastrectomie de type « sleeve » fonctionne aussi bien que l’anneau gastrique ajustable.
Le sleeve est irréversible. Les risques chirurgicaux typiques sont notamment l’infection, les fuites du manchon et les caillots sanguins.
Pontage gastrique (« Roux-en-Y »)
Le pontage gastrique est la forme de chirurgie la plus courante contre l’obésité. Dans cette opération, le chirurgien divise l’estomac en deux parties et isole hermétiquement la partie supérieure de la partie inférieure. Il connecte alors la partie supérieure de l’estomac à la partie inférieure de l’intestin grêle. En somme, le chirurgien court-circuite une partie de l’estomac et de l’intestin ce qui fait que, le parcours digestif étant réduit, moins de calories pourront être extraites de la nourriture.
Après ce pontage gastrique, la perte de poids est généralement rapide et spectaculaire. Elle se produit essentiellement dans les premiers six mois. Elle peut continuer jusqu’à deux ans après l’opération. Grâce à cette perte de poids rapide, les problèmes de santé liés à l’obésité (diabète, hypertension, arthrite, cholestérol, apnée du sommeil, brûlures d’estomac et autres) s’améliorent souvent rapidement. En même temps, les personnes qui ont subi cette opération ressentent une amélioration spectaculaire de leur qualité de vie.
Le pontage gastrique a aussi des résultats durables. Les études ont trouvé que les bénéficiaires conservent leur réduction de poids a moins pendant 10 ans.
Les effets secondaires du pontage gastrique sont notamment certains déficits nutritionnels : manque de calcium et de fer qui peuvent conduire à l’ostéoporose et à l’anémie. Un autre risque est le syndrome de chasse (« dumping ») dans lequel la nourriture est lâchée trop vite par l’estomac dans les intestins trop vite avant d’avoir été digérée. Environ 85% des personnes qui ont eu un pontage gastrique subissent cet effet dans une certaine mesure. Les symptômes en sont notamment : nausées, ballonnement, douleurs, suées, faiblesse et diarrhée. Cet effet est souvent déclenché par les aliments sucrés ou riches en glucides.
Le pontage gastrique est considéré comme irréversible sauf dans de très rares cas.
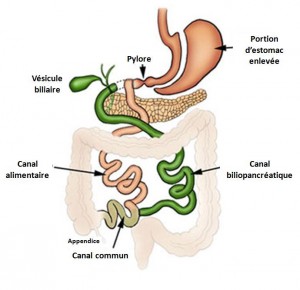
Dérivation biliopancréatique
La dérivation biliopancréatique est essentiellement une version plus drastique du pontage gastrique dans la quelle 70% de l’estomac est enlevé et une partie encore plus importante de l’intestin est court-circuitée.
Une version moins extrême de cette opération est appelée dérivation biliopancréatique avec commutateur duodénal. Bien que tout de même plus agressive que le pontage gastrique, cette opération enlève une moindre part de l’estomac et court-circuite une moindre part de l’intestin grêle. Elle réduit aussi les risques du syndrome de chasse, de malnutrition et d’ulcères qui sont courants dans le cas de la dérivation biliopancréatique classique.
La dérivation biliopancréatique peut procurer une perte de poids encore plus forte et rapide que le pontage gastrique. Les études indiquent une réduction de 75% à 80% de l’excès de poids. Bien qu’une grosse partie de l’estomac ait été enlevée, ce qui en reste est toujours plus grand que les poches formées dans les opérations de type pontage ou anneau gastrique. De sorte que vous pouvez vous permettre des repas plus copieux après cette opération que dans le cas des autres.
La dérivation biliopancréatique est connue comme la chirurgie contre l’obésité la plus compliquée et la plus risquée. Ses effets secondaires sont notamment des déficits nutritionnels, le syndrome de chasse (« dumping ») et la hernie.
Gastroplastie
La gastroplastie aussi connue comme “l’agrafage de l’estomac” a été une opération chirurgicale très populaire contre l’obésité. Les premières gastroplasties débutèrent dans les années 1970. Elle consistait à poser des agrafes sur l’estomac de façon à ne laisser qu’un très petit passage à la nourriture. Puis les chirurgiens commencèrent à pratiquer la gastroplastie de type VBG (« Vertical Banded Gastroplasty ») dans laquelle à la fois des agrafes et un anneau sont utilisés pour transformer l’estomac de la patiente en un petite poche. Comme dans la gastroplastie classique, seul un petit trou est laissé à la nourriture pour traverser l’estomac. De nos jours, la gastroplastie n’est plus tellement pratiquée car les études indiquent que beaucoup de gens finissent quand même par reprendre du poids.
Obésité et chirurgie – Traitement chirurgical de l’obésité : Ce qu’il importe de savoir
La chirurgie contre l’obésité est recommandée aux personnes qui :
- Ont un indice de masse corporelle (IMC) de 40 ou plus ce qui correspondrait à 50 kilos de trop chez les hommes et 40 kilos chez les femmes.
- Ont un IMC moins élevé (entre 35 et 40) mais ont aussi un grave problème de santé liée à l’obésité comme une maladie cardiaque, le diabète, une apnée du sommeil grave ou beaucoup trop de cholestérol.
- Ont essayé sans succès de perdre du poids par d’autres moyens.
- Comprennent tout-à-fait les risques que cela implique.